Calcinóză | calcinosis cutis
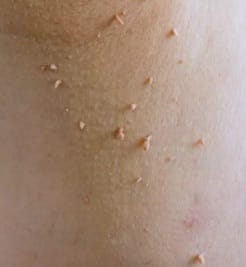
Calcinóza (calcinosis cutis) – ghid complet despre afecțiune, cauze, simptome și metode de tratament. Calcinóza cutanată este o afecțiune patologică care apare ca urmare a depunerii de săruri de calciu în stratul dermic. Este un proces cronic care poate fi însoțit de inflamații, precum și de limitarea mobilității articulațiilor. Calcinóza apare sub formă de noduli fermi, de obicei pe mâini. Pentru diagnostic, este necesară evaluarea de către un medic dermatolog și radiografie a zonei afectate. Cauza depunerilor de calciu la nivelul pielii poate fi corectată prin normalizarea metabolismului mineral în organism (în cazul leziunilor mici). De regulă, leziunile de calcinóză sunt îndepărtate chirurgical sau prin electrocauterizare. În prezent, există o metodă mai avansată pentru îndepărtarea calcinózei (calcinosis cutis) – îndepărtare cu laser.
Calcinóza cutanată poate avea surse diferite și se caracterizează prin depuneri dure de calciu în grosimea dermului. Depunerile de săruri de calciu pot fi un semn al altor afecțiuni sau pot reprezenta singura manifestare a tulburărilor metabolice. Există mai multe variante ale acestei afecțiuni patologice, cu manifestări clinice și diagnostice diferite.


Tipuri de calcinóză
Există mai multe tipuri de calcinóză, care diferă între ele prin cauze, localizarea depunerii și caracteristicile clinice:
- Calcinóză distrófică – cel mai frecvent tip, apare în țesuturi afectate sau inflamate.
- Calcinóză metastatică – apare ca urmare a tulburărilor metabolice, cum ar fi hipercalcemia (niveluri ridicate de calciu în sânge).
- Calcinóză idiopatică – apare fără o cauză cunoscută.
- Calcinóză tumorală – asociată cu tumori maligne.
Cauzele calcinózei
Calciul se află în organism sub formă dizolvată (cu excepția oaselor și dinților). Sărurile lui circulă liber în sânge și se absorb în toate celulele. Când homeostazia (starea de echilibru) este perturbată, se creează condiții pentru acumularea de calciu în piele și în alte organe.
Cauzele calcinózei variază în funcție de tip:
- Leziuni mecanice sau inflamații – traumatisme, intervenții chirurgicale, infecții și boli inflamatorii, precum artrita reumatoidă, pot provoca calcinóză distrófică.
- Tulburări metabolice – hipercalcemia (creșterea nivelului ionului de calciu), hipertiroidismul și bolile cronice de rinichi pot duce la calcinóză metastatică.
- Factori genetici – foarte rar, calcinóza poate fi ereditară.
- Medicamente – anumite medicamente, cum ar fi steroizii, pot crește riscul de calcinóză.
Există două tipuri de diagnostic pentru calcinóză (calcinosis cutis):
Calcinóză metastatică – apare din cauza creșterii nivelului de calciu în organism. Excesul de minerale duce la depunerea calciului în țesuturi. Cauze posibile suplimentare includ tulburări metabolice, consum excesiv de calciu sau hipervitaminoză D.
Calcinóză metabolică – cea mai frecventă formă de calcinosis cutis. Această afecțiune este legată de modificări locale în derm și țesuturile subcutanate. Nivelul de calciu din sânge poate fi normal, dar mineralul începe să se acumuleze în piele din diverse motive. Adesea acest proces este asociat cu depunerea de săruri pe fibrele de colagen modificate, de exemplu, în boli inflamatorii sistemice și colagenoze (bacterii patogene). De asemenea, poate apărea calcificare secundară la nivelul cicatricelor sau leziunilor dermatologice locale (neo-plazie, dermatomiozită etc.).
Simptomele calcinózei
Simptomele calcinózei variază în funcție de localizarea și gravitatea depunerilor:
- Durere și sensibilitate în zona afectată.
- Umflare și roșeață moderată.
- Rigiditate și limitarea mișcării.
- Formarea de noduli fermi sub piele, cu vârf alb proeminent.
- Slăbiciune musculară în țesuturile în care se află leziunile.
- În cazuri grave și rare, afectarea organelor interne.
Diagnosticarea calcinózei
Diagnosticarea calcinózei se bazează pe o combinație de examinare fizică, teste imagistice și analize de laborator:
- Radiografie – permite identificarea depunerilor de calciu în țesuturi.
- Ecografie – ajută la vizualizarea țesuturilor moi și la identificarea depunerilor de calciu.
- Tomografie computerizată (CT) – oferă o imagine detaliată a țesuturilor și oaselor.
- Analize de sânge – permit identificarea tulburărilor metabolice, cum ar fi hipercalcemia.
- Biopsie – în anumite cazuri, se prelevează un eșantion din țesutul afectat pentru diagnostic final.
Tratamentul calcinózei
Tratamentul depinde de tip, gravitate și cauza de bază a afecțiunii. Opțiunile includ:
- Fizioterapie – exercițiile fizice ajută la îmbunătățirea mobilității și reducerea rigidității în zonele afectate.
- Tratament medicamentos – antiinflamatoare nesteroidiene (AINS) și analgezice pentru durere și inflamație.
- Injectări cu corticoizi – reduc inflamația și durerea locală.
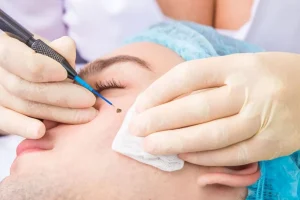
- Chirurgie – în cazurile severe, când tratamentul conservator nu este eficient, poate fi necesară îndepărtarea leziunilor cu calciu.
- Tratament al cauzei de bază – corectarea tulburărilor metabolice sau a bolilor inflamatorii poate opri progresia calcinózei, dar nu elimină leziunile existente.
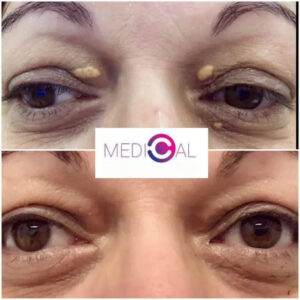
- Laser – îndepărtarea leziunilor de calcinóză cu laser este o metodă avansată și eficientă. Procedura se recomandă pentru leziunile care ies în relief deasupra pielii, cu risc mult mai scăzut de cicatrici comparativ cu chirurgia.
Întrebări frecvente
Este calcinóza periculoasă?
În majoritatea cazurilor, calcinóza nu este periculoasă, dar poate provoca durere și limitarea mișcării. Rareori, poate afecta organele interne.
Se poate preveni calcinóza?
Prevenția depinde de cauza de bază. Menținerea unui stil de viață sănătos, tratarea bolilor cronice și evitarea traumatismelor pot reduce riscul de apariție a leziunilor.
Calcinóza poate dispărea de la sine?
În anumite cazuri, calcinóza ușoară poate trece de la sine, însă în majoritatea cazurilor este necesar tratament medical extern.
Există legătură între calcinóză și alimentație?
Dieta bogată în calciu nu cauzează direct calcinóza, dar tulburările metabolice care afectează nivelul de calciu din sânge pot favoriza apariția acesteia.
La ce medic să merg?
Se recomandă consultarea unui medic de familie sau a unui specialist în dermatologie, în funcție de localizarea și gravitatea leziunilor.